文章转载自:麻醉MedicalGroup公众号 马建兵 王东信 王庚 王强 王天龙(负责人) 王秀丽(共同执笔人) 冯泽国 卢志方(共同执笔人) 米卫东(负责人) 吕建瑞 许鹏 孙绪德 闵苏 董补怀(负责人) 张兰 张育民 陈绍辉 李军 拉巴次仁 杨瑞 高昌俊 高子军(共同执笔人) 郝阳泉 胡彬 郭政 郭向阳(负责人) 袁红斌 徐懋 章放香 董海龙 舒海华 薛荣亮
气压止血带(pneumatic tourniquet,以下简称止血带)是外科手术常用的止血装备,尤以骨科四肢手术应用居多,可阻断血液流向远端肢体,创造“无血”的清晰手术视野,减少围手术期失血量。但常因使用不当,引发相关并发症,目前国内缺乏相应指南,为规范临床管理,结合国内外最新文献、我国实际情况及临床实践经验制订本指南,以期在围手术期对我国止血带临床应用的规范化开展起到更好的指导及促进作用。
止血带常用于四肢手术,其优点是维持清晰的手术视野,为手术创造便利条件,利于操作、缩短手术时间,节约用血。但是,目前对于部分四肢手术是否使用止血带仍存在争议:例如在一些膝关节镜手术与膝关节置换手术中的研究认为,术中使用止血带不能减少术后出血,肺栓塞发生率和总的住院时间也无差异,甚至延迟了关节功能的恢复[1-2]。使用止血带获得收益的同时,也可能造成以下并发症及不良反应:- 1.即使限定压力和时长,仍可能导致术后肌肉肿胀、肌力下降和肌肉萎缩,可能影响术后肢体、关节功能恢复[3]。
- 3.增加下肢静脉血栓风险及心、脑、肺栓塞的可能[1, 5]。
- 4.肢体的缺血及再灌注损伤,甚至导致远处器官——肾脏、肝脏、肺脏等受损[5]。
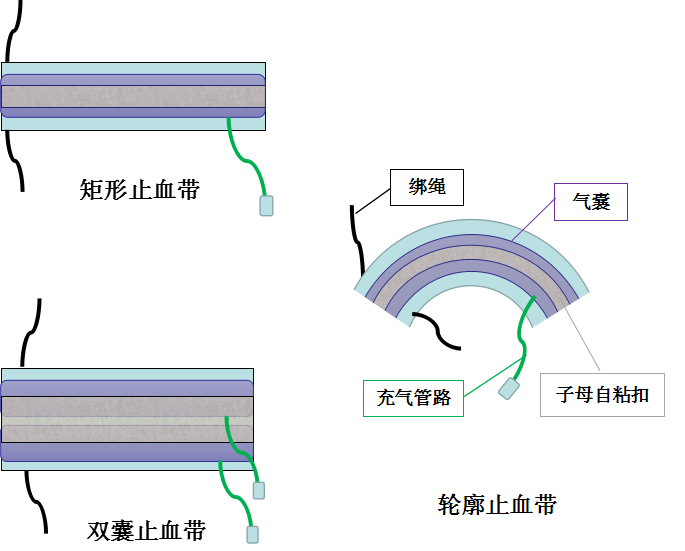
因此手术团队成员包括外科医师、麻醉科医师、巡回护士在内,由外科医师主导制定手术计划时,应综合考虑患者的病史、身体状况及实验室和影像学检查结果等因素,决定手术过程中是否使用止血带。在使用止血带过程中如出现并发症,麻醉科医师和巡回护士应积极协助外科医师进行治疗。常见止血带类型:矩形止血带、轮廓止血带(锥形)、双囊止血带(图1)。- ①气囊袖带:由塑料、织物或新型的材料覆盖物及其内可充气的橡胶囊组成,气囊袖带分一次性和非一次性袖带。
- ③压力装置:常见设备由空气压缩机、压力设置按钮、压力设置数显和定时器组成,该加压装置是由电力驱动的,因此,该装置由交流电源供电,有些设备也包含一个蓄电池,可以在停电期间供设备短时间运行。
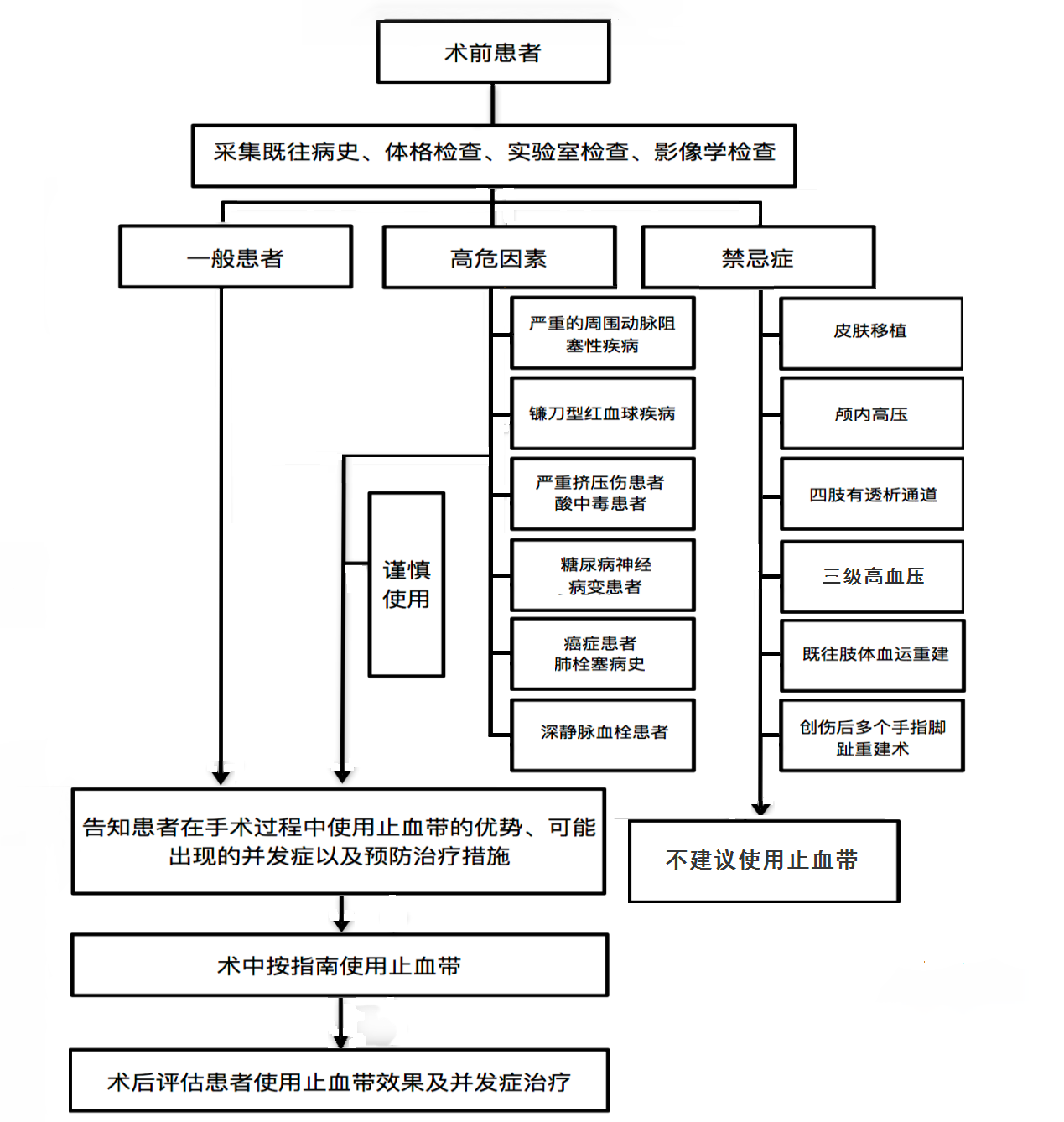
外科医师、麻醉科医师、巡回护士必须了解患者的手术计划是否涉及使用止血带。对必须或可能应用到止血带的情况,应将手术过程中使用止血带的优点、可能出现的并发症以及预防治疗措施提前告知患者或其代理人(图2)。四肢矫形、切开复位固定手术;组织间包块切除;清创、肌腱缝合;截肢手术;四肢开放伤止血;膝、踝、肘、腕等关节融合、成形或置换手术。- (1)皮肤移植。使用止血带可能造成移植皮肤的缺血坏死,以及缺血再灌注损伤[11]。
- (2)三级高血压。使用止血带过程中驱血、止血带充气以及止血带疼痛都会导致患者血压明显上升[7]。
- (3)颅内高压。使用止血带导致的PaCO2和血压增高会使脑血流增加,加重颅内高压[12]。
- (5)既往肢体血运重建。使用止血带可能导致肢体血运重建失败。
- (1)严重的周围动脉阻塞性疾病。周围血管疾病患者使用止血带可能造成皮肤坏死[7]。
- (2)镰刀型红血球疾病。使用止血带引起的酸中毒、循环停滞、低氧血症可能诱发镰刀形红细胞贫血[7]。
- (3)严重挤压伤。骨骼肌对缺血的耐受性最差,损伤较其他组织更快,复合再灌注损伤,还会出现神经脱髓鞘和水肿[8]。
- (4)糖尿病神经病变患者属高危人群,易导致神经损伤 [9]。
- (5)有深静脉血栓、癌症和肺栓塞病史的患者[10]。
- (6)酸中毒。止血带使用会加重患者的酸中毒症状[7]。
在使用止血带之前应评估患者的总体健康状况和皮肤情况,准确把握适应证和禁忌证,测试止血带系统是否漏气或故障,选择适合的气囊袖带型号、放置位置、压力和持续时长等,老年人、肥胖患者、小儿及周围血管疾病患者更应着重关注。若绑扎止血带部位离手术切口较近时,选择可灭菌处理的袖带,在完成切口周围皮肤消毒后进行绑扎,以免污染手术切口。预防性使用抗生素需在止血带充气前30分钟滴注完毕。手术室应备存常规尺寸为20、25、45、60和85cm的矩形、双囊和轮廓止血带,根据患者肢体的周长及形状选择合适的止血带。止血带与皮肤之间应覆盖一层保护衬垫,气囊袖带与保护衬垫都应保持平整,因为起皱褶或折叠会使施加的压力不均匀从而引发皮肤组织损伤。气囊袖带应放置在肢体的最大圆周点,以提供最大程度的保护,防止神经和组织受损。上臂袖带应放置在肩和肘之间上1/3;应用于下肢时,袖带放置在大腿近端1/3处。袖带不应直接放在骨头突出处,避免对神经造成不适当的压迫。使用绑扎带沿相反方向将气囊袖带固定在肢体上,必要时在袖带外部再缠裹一层绷带防止止血带崩开,也可减少对袖带的污染。避免气囊袖带与衬垫被消毒剂、水或血液等液体浸湿,以防会对皮肤造成损伤。目前对止血带压力的设定没有统一的国家标准,设定止血带压力值的方法主要有2种:其一、基于收缩压(systolic blood pressure,SBP)设定,上肢充气压力为SBP+50mmHg,使用时长为60min;下肢充气压力为SBP+100mmHg,使用时长为90min,上、下肢再次使用止血带中间间隔时长均为15min[14]。其二、基于肢体闭塞压力(limb occlusion pressure,LOP)设定。LOP是最近在骨科学及麻醉学等领域提出的一个新概念,是指在特定的时间肢体的特定部位使用特定的止血带,通过气囊阻断动脉血流入肢体末端的最小压力值,有两种设定方法。(1)借助超声监测下设定LOP,止血带充气前,在下肢手术患者腘窝处垂直股骨扫描获得该处最佳超声图像,找到腘动脉搏动,缓慢向止血带气囊充气,当超声图像中不能显示腘动脉搏动时并且在彩色多普勒模式下无血流显像时停止充气,记录此刻的止血带气压值即是LOP。(2)借助脉搏氧饱和度监测设定LOP,将多功能监护仪的血氧饱和度探头夹于将要手术肢体的手指或脚趾上,止血带气囊开始充气,观察监护仪血氧饱和度的动脉波形,当动脉波形变成一条直线后停止充气,记录此刻的止血带气压值即是LOP。当LOP≤130mmHg时,止血带充气压力为LOP+40mmHg;当131mmHg<LOP≤190mmHg时,充气压力为LOP+60mmHg;当LOP>190mmHg时,充气压力为LOP+80mmHg;儿童均为LOP+50mmHg。止血带上肢使用时长为60min,下肢使用时长为90min,再次使用中间间隔时长均为15min[15]。国外有专家推荐初次使用止血带时长可到120min,但再次使用中间间隔时长,国内外的专家都推荐为10~15min[16-17]。为减少并发症,建议在LOP基础上设定止血带压力,上肢使用60min,下肢使用90min,如需再次使用,中间间隔15min,并缩短再次使用时间(Ⅰa)。(1)袖带保持整洁干净,每次使用前检查气囊和连接处是否漏气,连接是否牢固,使用前先充气观察一段时间无漏气后再使用。(2)在止血带充气之前外科医师负责抬高肢体并由远向近端驱血,让血液回流。伤口感染、血栓或肿瘤患者避免驱血。(3)肥胖患者使用止血带所需充气压力较高,可能与肢体的周径较宽,收缩压相对较高有关[18]。(4)止血带充气期间如有报警应立即查明原因,及时处理。(5)止血带需要放气之前,巡回护士应与外科医师和麻醉科医师确认后方可缓慢放气,过快放气会使大量血液快速分布到肢体,引起血压快速下降,甚至发生低血容量性休克。放气前麻醉科医师可根据患者具体情况给予适量血管活性药物,减轻或避免发生上述情况。过快放气也会使患肢缺血组织乳酸等代谢产物快速进入体循环,引起机体内环境突然变化,也可能产生缺血-再灌注损伤。(6)止血带放气后应对患者的全身反应和失血量进行评估,包括生命体征、皮温、皮肤、远端脉搏、手术伤口部位以及失血量。手术结束后应尽快解除止血带和袖套,长时间留在患者肢体上可能导致静脉回流受阻而引起静脉血液瘀滞和血栓形成。- (2)气囊袖带、管路和压力装置应根据产品说明书进行清洗、消毒和干燥,防止交叉污染,同时避免缩短止血带的寿命。
- (3)清洁和干燥后,气囊袖带和导管都应立即连接到止血带系统,并进行泄漏测试。
- (4)止血带组件应放置在手术室无尘清洁区域内,温度和湿度应符合产品保管相关要求。
- (5)止血带应由专门的工作人员定期维护与检测,避免在使用过程中发生意外。
止血带疼痛是最常见的止血带并发症。据报道,高达66%的患者在止血带充气大约30~60 min后出现疼痛[19],在止血带放置部位有一种钝性疼痛的感觉,最常发生在下肢手术中[7],病理生理学尚未完全了解,有学者认为是由包括皮肤神经机制在内的多种因素组合引起[20]。止血带疼痛的预防:手术允许条件下,使用较宽的袖带,降低设置压力,减少使用时间。已经研究了许多技术包括关节内注射局部麻醉药、静脉注射药物来试图降低疼痛的发生率和/或严重程度,但唯一有效的方法是止血带放气[21](Ⅰb)。皮肤损伤是使用止血带较常见的并发症之一,在止血带及袖套部位出现皮肤瘀血、红肿,甚至水疱形成[22]。应用止血带引起皮肤损伤的外在因素包括压力、摩擦力、剪切力[23],在压力一定的情况下,减少其他两项压力,都可以减轻皮肤损伤的发生。止血带皮肤损伤的预防:高分子吸收树脂保护袖套对减轻皮肤损伤有一定效果[24](Ⅱb)。应用液体敷料或护手霜预防处理受压部位皮肤,效果较好[25](Ⅱb)。止血带引起的神经损伤多发生于袖带边缘剪切力最大的地方,上肢神经较下肢神经更易受损,上肢最易受损神经为桡神经,尺神经、正中神经次之[26]。神经损伤共分为五型[27]:A神经失用;B轴突连续性丧失而不破坏神经纤维内神经鞘;C神经纤维连续性丧失;D神经膜和神经束受累;E神经干连续性丧失。止血带引起的神经损伤最常见于A和B型二种情况。神经损伤的预防:一般情况下止血带性神经损伤均可自行恢复,个别患者较为严重,要及时判断及处理,行肌电图检查并需要相关专科会诊和治疗(Ⅲb)。每个患者恢复的时间从几个小时到几个月不等,因此,止血带应绑扎在肢体肌肉丰富的部位,以减轻神经受压程度,同时掌握个体化止血带的压力设定。根据年龄、应用部位、肢体周径等选用合适规格的止血带并固定好。在周围神经损伤的早期治疗中,应首先考虑疼痛的控制,疼痛是典型的神经性疼痛,以灼热和感觉障碍为特征,需要针对性应用神经病理性疼痛的药物治疗(Ⅱb)。使用止血带会影响心血管系统,从止血带驱血开始到放气,ASA评级越低的患者受血流动力学改变的影响越小,心功能不全的患者可能有较大影响。在止血带驱血后会引起中心静脉压升高[28],特别是止血带充气30~60 min后,舒张压、收缩压和心率增加,并持续到止血带放气[7]。止血带放气期间监测患者生命体征至关重要,放气会导致中心静脉压和动脉压迅速下降[7,19],短期低血压甚至可能会导致心肌抑制和心脏骤停[29],原因是由于血液容量分流到四肢,以及四肢中积聚的代谢产物迅速进入体循环所致。对于老年患者术中血压的剧烈变化有可能会导致心脑组织局部缺血,继发于低血压的脑灌注不足可以导致老年患者出现术后认知功能障碍,甚至卒中等严重后果[30-31]。止血带对循环影响的预防处理:松止血带前及时告知外科医师及麻醉科医师,此时应抬高肢体,缓慢降至零,严禁在没有放气时直接拆除止血带[32]。尽量缩短止血带的使用时间,若需再次使用止血带,应间隔15min后再充气。双侧肢体使用止血带,应先一侧放气,10~15min后再另一侧放气。松止血带前若收缩压在90mmHg以下,应快速补充血容量后再松止血带,必要时给予血管活性药物,以维持循环稳定[33],若血压正常,也可预防使用适量血管活性药物(Ⅱb)。在使用止血带期间,外科医师和麻醉科医师应关注深静脉血栓、肺栓塞和外周动脉疾病等。据报道,全膝关节置换术后深静脉血栓形成的发生率为40%~84%,致死性肺栓塞的发生率<1%[34]。栓子的发生与止血带充气时长之间存在重要的相关性[35]。患者在术中出现血流动力学波动可能引起深静脉血栓,从而导致肺动脉栓塞的可能[36]。卵圆孔未闭的患者行全膝关节置换术,栓子可经心房通过卵圆孔最终进入颅内,导致严重的神经系统并发症[37]。尽管发生深静脉血栓的几率很小,然而栓子的发生与止血带充气的时长之间存在重要的相关性,因此应尽可能缩短止血带使用时间,一旦患者在术中出现肺动脉栓塞时,应及时进行抢救。临床和动物实验中均发现使用止血带后导致肾脏损伤的报道[38]。肢体的挤压和缺血会引起代谢变化,包括乳酸积累、PaCO2和血钾增加,PaO2和pH值下降[7]。止血带放气后,无氧代谢产物会引起“肌肾病代谢综合征”,也可引起高钾血症、低血压、代谢性酸中毒、肌红蛋白尿、肌红蛋白血症和肾衰竭[39]。“肌肾病代谢综合征”的严重程度取决于患者的年龄和身体状况、止血带使用时长及肢体的周径[19]。双侧同时应用止血带时,代谢产物增加更为明显[7]。通常在止血带放气后的30min内,代谢变化因机体自我调节或代偿而逐渐逆转至正常[19]。肾脏损伤和内环境紊乱的处理:高钾血症、代谢性酸中毒持续存在提示预后不良,应给予利尿、静脉输注碱性药物, 纠正水电解质紊乱及酸碱失衡, 加速肌红蛋白从尿中排出, 减少急性肾功能衰竭的发生。持续血液滤过能有效祛除肌红蛋白, 可以预防伴有肌红蛋白血尿的肾功能衰竭,拥有血液滤过条件的单位应优先考虑使用该方法[40](Ⅰa)。预防的重点是根据规范要求使用止血带,对年老体弱患者和小儿患者要注意生命体征的变化,注意患者有无躁动不安、出汗等情况,必要时应检查动脉血气以进一步判定。肺脏作为高灌注器官,是机体与外界接触面积最大的内脏器官,又是血液回流入左心的通路,也是肢体缺血再灌注后最常受累的脏器之一,其换气功能常因此受损,严重者临床可表现为急性呼吸窘迫。血丙二醛、IL-6、IL-8升高,肺换气功能障碍常提示发生全身炎症反应综合征和肺损伤[41]。止血带放气后,酸性代谢产物、氧自由基及炎症因子等会迅速进入血液循环,发生过氧化反应,同时过氧化物系统性释放破坏肺血管内皮细胞,导致肺泡毛细血管膜完整性损失、肺表面活性物质减少并功能受损,最终导致肺泡塌陷与气体交换受损[42]。止血带放气后,呼气末二氧化碳(ETCO2)增加[7,19],机械通气患者ETCO2恢复到正常基线可能需要较长的时间[7]。脑循环因ETCO2增加的影响致颅内高压,尤其对颅脑损伤的患者可能会增加并发症的风险[43]。在止血带引起的缺血前进行预处理可减轻缺血再灌注引发的肺换气功能障碍[44](Ⅰb)。麻醉科医师应尽可能将患者的ETCO2维持在正常范围,减少脑血流量改变。驱血、充气导致闭塞肢体因缺血而局部温度降低[19],因表面积减少而致核心体温升高的原因是从核心部位向身体外围转移的热量减少。止血带放气时,热量会被释放到外围,从四肢返回的低温血液会进入体循环,导致核心体温降低,在此期间应保持核心体温稳定[45]。加强肢体保温措施:术中及术后注意肢体保温,防止血管痉挛的发生[46],术中要注意局部皮肤的保护;同时,避免应用止血带时保温导致的肢体热损伤。在松开止血带前给予地塞米松5mg可减少因止血带性缺血缺氧而出现寒颤的现象[47](Ⅱb)。此外,预防性静脉注射右美托咪定可降低术后寒颤发生率[48](Ⅰb)。综上所述,在使用止血带前应综合评估患者全身情况,权衡利弊,把握好适应证和禁忌证,设定适合的压力和时间值,按规范操作,降低止血带使用并发症。建议尽可能选择宽幅袖带,基于LOP设定止血带压力,上肢使用时长60min,下肢使用时长90min,如需再次使用,中间间隔15min,并缩短再次使用时间,有条件的医院可以选择使用基于LOP的智能化止血带仪器。如何设置最佳的个体化止血带压力值,既能提供术中良好的手术视野,又可以减少并发症的发生率,进而提高止血带在临床使用中的安全性和可靠性,尚需进一步深入研究明确。
|